原创 晏辉 山东第一医科大学附属内分泌与代谢病医院
张大爷今年82岁了,得糖尿病也已经20多年了,一直用着胰岛素治疗,10多年前还在心脏放了三个支架,前几天出现心慌、胸闷等不适,化验空腹血糖7.2mmol/L,HbA1c7.5%,心电图提示有明显的心肌缺血。在门诊,老人家认为是血糖高引起的不适症状,要求增加胰岛素用量,降低血糖,以缓解症状。
那么,张大爷的想法是对还是不对呢?首先张大爷的症状是因为心脏病变导致,心脏的供血不足导致循环不畅,出现了心慌、胸闷。虽然他的血糖和糖化血红蛋白都偏高一点,但是如果没有低血糖的话,是不会引起这些症状的,增加胰岛素剂量肯定是错误的,倒是需要测一下餐前和夜间血糖,看一看有没有低血糖的情况。
像张大爷这样年龄大,病程长,合并有严重心脏疾病的情况,低血糖的危害远远超过一般的高血糖,制定治疗方案时应优先考虑预防低血糖反应。

什么指标能代表血糖控制水平?
反映血糖控制程度的指标有多个,包括空腹血糖、餐后血糖、夜间血糖等,还有反映长期血糖控制水平的指标,糖化血红蛋白(HbA1c)可以反映2~3个月的平均血糖,糖化白蛋白(GA)可以反映2~3周的平均血糖,持续葡萄糖监测(CGM)可提供连续全面血糖的变化。

个体化的血糖控制为糖尿病保驾护航
高血糖是引发糖尿病慢性并发症的主要原因,低血糖可能诱发心脏疾病加重等严重后果,那血糖控制在多少才合理呢?我们说糖尿病患者血糖控制目标的首要原则是个体化,需要根据患者的年龄、病程、预期寿命、并发症或合并症病情严重程度等进行综合考虑。我们来看一下被当做医生看病依据的《中国2型糖尿病防治指南》提出的标准
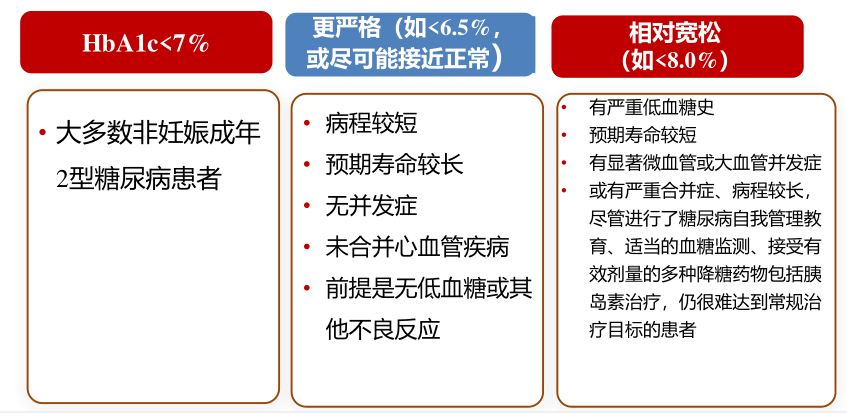
对号入座,找到适合自己的血糖值
对于大多数糖尿病人来说,只要空腹血糖不超过7mmol/L,餐后2小时血糖不超过10mmol/L就可以了。
如果您还比较年轻,得病时间也不长,没有什么合并症或并发症,各个时点的血糖越接近正常越好,空腹血糖要到达6mmol/L左右,餐后2小时血糖在8mmol/L左右。
如果您的年龄比较大,病程比较长,或者合并有心脑血管并发症,再去把血糖压得过低,就可能会弊大于利,这个时候只要空腹血糖在8mmol/L左右,餐后2小时血糖在10mmol/L就可以了。
影响血糖的因素有哪些?
在决定您血糖控制在多少合适这件事上,还有一些因素也是需要参考的。
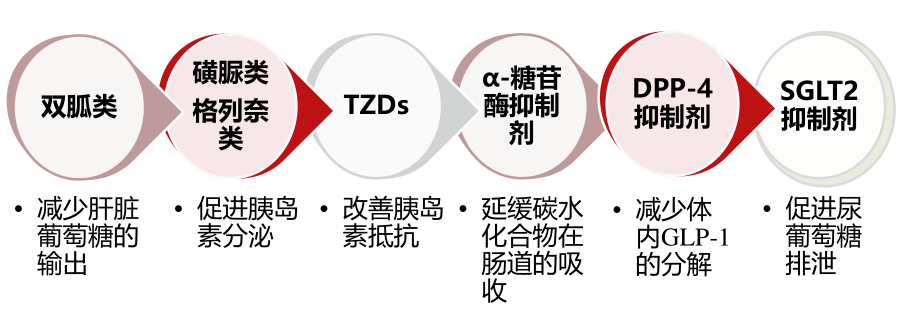
降糖药物的方案是不是容易引起低血糖的情况,像胰岛素或者格列美脲这类的磺脲类药物,无论血糖高低,都会有降糖作用,就不宜把血糖降得过低;而二甲双胍片或者阿卡波糖这类的药物,在血糖正常或偏低时,一般不再降低血糖,就可以把血糖控制得更低一点,也不会担心低血糖的出现。
主动监测血糖的愿望和进行血糖监测的条件也会对您平时血糖控制的水平有影响。经常监测血糖既可以发现过高的血糖,从而及时的调整治疗方案,把血糖降下来,也可以尽早发现低血糖,及时予以纠正,还可能发现血糖下降的趋势,引起自我警觉,改变不合理的生活方式或减少降糖药的剂量,在这种情况下,平时的血糖控制得低一点是没有问题的。如果您没有定期测血糖的习惯,难以发现无症状的低血糖,只能凭感觉来感知低血糖,有时一个治疗方案用几年也不检查,不修改,这种情况就不能对血糖的要求过高。
您的工作性质也会对血糖控制程度有要求,例如汽车驾驶员、高空作业者等,一旦出现低血糖症状就有可能造成很大的危害,应该优先考虑预防低血糖反应,把平时的血糖控制在稍微高一点的水平更加合理。